|
Salud
Dental |
||||||||||||||||||||||||||
|
|
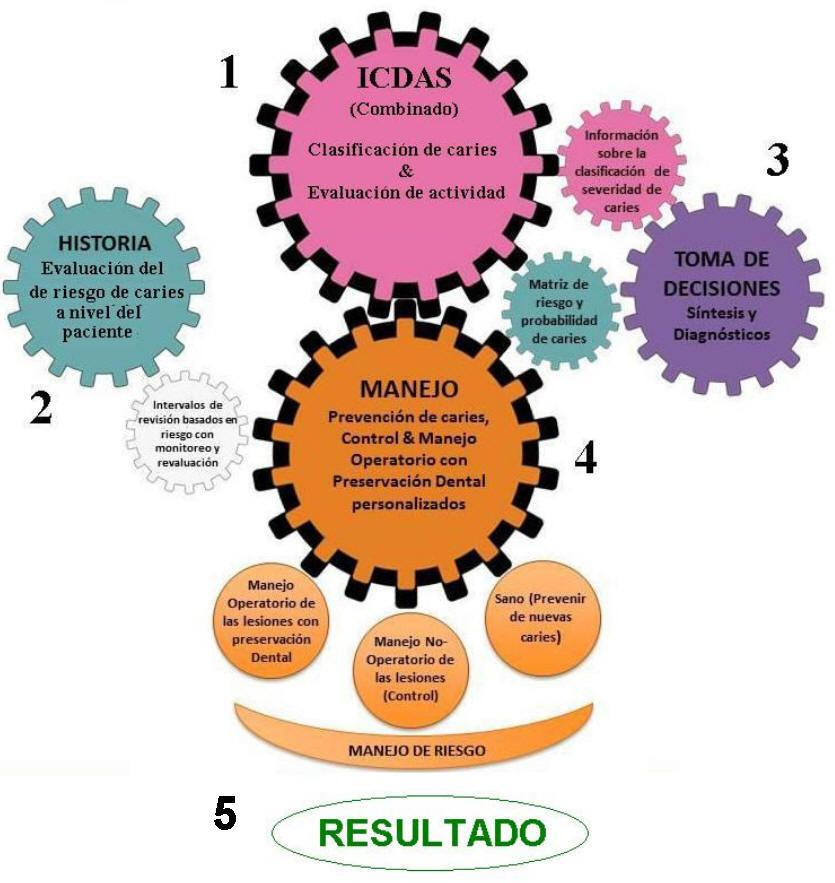
e-mail: Od. Marcelo A. Iruretagoyena ¿Qué es ICCMS? El Sistema Internacional de Clasificación y Gestión de Caries es un conjunto integral de protocolos clínicos que abordan todas las decisiones de diagnóstico, prevención y restauración necesarias para preservar la estructura dental. ICCMS tiene cinco elementos.
Observe que la Secuencia de manejo de caries es cíclica, ya que cada elemento sigue en su turno. El intervalo de revisión entre los controles que se fundamenta en el riesgo y, que incluye el monitoreo y reevaluación, permite que la secuencia del manejo de caries se convierta en un ciclo, facilitando el logro de resultados óptimos en salud a largo plazo. En la figura 1 se proporcionan detalles adicionales con el fin de demostrar el método recomendado de implementación. El ciclo inicia nuevamente después de cada cita de revisión basado en el riesgo.
Figura 1: Ciclo ICCMS Por mucho tiempo, los campos de detección, evaluación del riesgo, diagnóstico y manejo de caries han sido dominados por dogmas y falta de transferencia de la mejor evidencia a la práctica clínica (1). Por lo tanto, en la última década un grupo internacional de cariólogos, epidemiólogos y clínicos ha trabajado en el desarrollo de protocolos que promuevan el manejo adecuado de la caries, basado en la mejor evidencia biológica y clínica. El Sistema Internacional de Clasificación y Gestión de Caries está ligado a ICDAS. Mientras que ICDAS proporciona métodos flexibles y de gran adopción a nivel internacional para la clasificación de los estadios del proceso de caries y el estado de actividad de las lesiones; ICCMS proporciona a los odontólogos y su equipo de salud oral opciones para integrar y sintetizar información del diente y del paciente, incluyendo el estado de riesgo de caries, con el fin de planear, gestionar y hacer seguimiento de la caries en la práctica clínica. La Guía ICCMS fue desarrollada por la Fundación ICDAS II, con la ayuda de otros expertos. Incluye un conjunto integral de protocolos clínicos (construidos con base en la mejor evidencia disponible) para apoyar la elaboración de la historia clínica, el examen clínico, la evaluación del riesgo y la planeación del cuidado personalizado con el fin de permitir mejores resultados en el tratamiento de la caries dental a largo plazo. Ver tabla 1 (3).
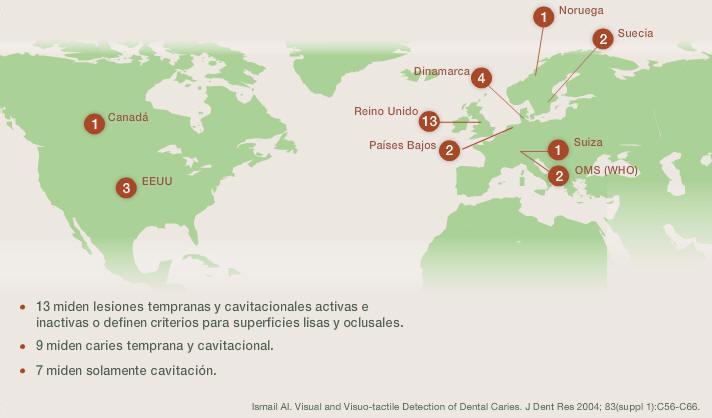
El reconocimiento de que se requería de manera urgente un método más estandarizado para la clasificación de caries (con un enfoque más allá de las lesiones dentinales o los estadios de cavidad de caries como umbral para tomar decisiones de tratamiento) surgió en un Taller de consenso internacional sobre ensayos clínicos de caries (4,6) El grupo ICDAS reconoció la caries dental como un desafío siempre cambiante tanto para clínicos como para epidemiólogos e investigadores. El grupo decidió fusionar una serie de 10 sistemas de clasificación de caries, que habían sido probados y revisados por algunos de sus miembros (5,6) Ver figura 2.
Figura 2: Sistemas de clasificación de caries anterior a ICDAS Estos sistemas incluyen un número de artículos clave que unen la valoración clínica visual de la extensión de la lesión y actividad a la validación histológica (7,8) con el fin de producir un sistema de clasificación de caries integrado (9). El Sistema Internacional de Clasificación y Manejo de Caries. que se construyó posteriormente con base en ICDAS, han sido el tema de una gran cantidad de artículos revisados por pares alrededor del mundo (2). Los autores esperan que la guía sea útil para atraer la atención de un mayor número de clínicos y educadores de todo el mundo hacia el Sistema Internacional de Clasificación y Gestión de Caries. También esperamos que esta guía proporcione una indicación acerca de la forma como se puede operacionalizar el sistema en cada país.
|
|||||||||||||||||||||||||
|
||||||||||||||||||||||||||